Archive for 醫生日誌
中醫之難,在於每宗治療方案的獨特不可複製
中醫之難,在於對每宗病的治療方案都是具有獨特性,不可複製,尤其是對慢性病。正因為不易掌握,所以治療慢性病,中醫有它先天的優勢。
在這裡歸納一下三宗罕見病的處理經過,歡迎指點賜教。三宗病例都是經西醫確診,才獲知病名叫做:Lymphangioleiomyomatosis,中文譯名為:肺淋巴血管平滑肌增生症,屬非常罕見的疾病。
第一宗在西醫確診後,曾經施以7個月中醫治療,維持著部分肺功能,直至獲得肺器官移植,患者成功存活至今。(詳細資料附列於本文之後。)
第二宗在西醫確診後,接受一個月中醫治療,患者相當年輕,初入職場,由於經濟條件及情緒等原因,未能繼續治療,病情不穩定,後來失去了音訊。
最近遇見第三宗,患者是一位女士,年紀五十出頭,文職人員。初期有隱性病徵,例如:貧血但同時高壓,月經周期不規則,經量少,有看醫生但是未能察覺真正病因。其後出現夜間入睡後痰多,平時咳嗽,行走時覺得氣促。其時飲食睡眠尚可,未找中醫治療。由於症狀久治不愈,幸好找西醫詳細檢查,發現患上肺淋巴血管平滑肌增生症,但西醫暫時未有治療方法和藥物,只給予排期等候器官移植。綜合至今獲得的資料,這個病會造成肺部肋膜,縱隔腔、胸管以及腹膜後腔的平滑肌肉細胞不正常增生。僅發生於女性,發病時期為青春期及孕齡期女性,原因不明。症狀主要為呼吸困難、缺氧、氣胸。這位患者確診後,由於得不到具體治療,轉而中試找中醫尋求方法。
接手這第三宗病例,對照第一宗來說,特點是發現得早,病情不算很嚴重,中醫有可能幫病人穩定病情舒緩症狀,守護她過渡到器官移植。
初診時,病人舌淡紅,苔薄白,脈象出現細緩脈、細緊脈交錯,呼吸輕淺,自述動輒氣促,六經辨證屬太陽、少陽、太陰合病,起於寒熱夾雜,熱壅氣鬱,繼而內生飲結。治以疏解氣機,逐飲散結,方藥選用「四逆散」合「桂枝茯苓丸」加「葶藶大棗瀉肺湯」加「葦莖湯」,每日飲服一劑。結合針灸治療。
在這個病例中一次處方用到四條經方合用,中醫稱為「合方」。《傷寒論》理論框架法度嚴明,強調方證相應,有這個症才能用這條方劑,必須首先將方劑熟記於心,瞭如指掌,每出一條方都是方證相應,不是信手拈來。由於《傷寒論》所出方劑簡潔明瞭,可以兩方合用,甚至三方、多方合用,即使遇上複雜罕見的病例,亦可奏良效。這一點大家不可不知。凡是長於些道者,用之得心應手。前提是必須根據每一個病例的具體脈證,精準合方使用,不可複製。
資料數據:
處方:(中藥飲片)北柴胡錢半,枳實四錢,炙甘草錢半,桂枝五錢,茯苓四錢,牡丹皮三錢,桃仁三錢,葶藶子四錢,大棗一枚(大)、葦莖四錢,生薏米5錢,冬瓜籽四錢,每日飲服一劑,連服6日。
針灸治療:對十二經絡、任脈、督脈、奇經八脈,實施多經多穴治療,採用捻轉、提插手法進行補瀉,每三天針灸一次。
治療後病情明顯趨向平穩,因此保持治則不變,囑長期服藥。每次覆診時因應脈證,於上述合方的框架下稍作加減。患者現在生活質量尚佳,能夠在職工作,同時亦在排期等候器官捐贈。
附錄第一宗病例,可以看到治療處方明顯不同:
病例:肺淋巴血管平滑肌腫瘤症Lymphangioleiomyomatosis(LAM)
陳小姐,病歷編號:80557X號,出生日期:1967年X月X日,職業:保險從業員。2011年6月18日到診。
西醫診斷:肺淋巴血管平滑肌增生症
中醫辨證:患者出現氣促,咳喘,口唇、指甲紫色,行動困難,飲食正常,大小便正常,血壓高,心跳快。症狀已有六個月病史,經中、西醫治療未見療效而來求診。舌紫色,苔白厚,脈弦緊,兩尺沉,證屬太陽、大陰合病,外寒內飲,方藥選用〝苓甘五味薑辛夏杏湯〞合〝葶藶大棗瀉肺湯〞加吉林長白山人參、霍山金釵石斛,結合針灸治療。
處方用藥:(中藥飲片)茯苓五錢、炙甘草二錢、五味子三錢、乾薑二錢、細辛根半錢、法半夏四錢、北杏仁四錢、葶藶子四錢、大棗一枚、吉林長白山人參二錢、霍山金釵石斛二錢,每天飲服一劑,連服六天,每三天復診一次,守方加減用藥,結合吸氧治療。
針灸治療:取用十二經絡、任脈、督脈、奇經八脈,多經多穴治療,採用捻轉、提插手法進行補瀉,每三天針灸一次。
療效跟進:治療過程中呼吸舒適,吸入氧氣5度左右,七個月後換肺。換肺後至今生活質量良好,起居飲食如常人,恢復正常工作。
醫囑:均衡飲食,多食蔬果,戒煙戒酒,戒食辛辣。
----------------相關資料附錄----------------
疾病類別: 淋巴血管平滑肌肉增生症 Lymphangioleiomyomatosis(LAM)
疾病名稱: 淋巴血管平滑肌肉增生症 Lymphangioleiomyomatosis(LAM)
疾病特性:
為一罕見的平滑肌細胞不正常增生疾病,會造成肺部、肋膜、縱隔腔、胸管及腹膜後腔的平滑肌肉細胞不正常增生。僅發生於女性,發病時期為青春期及孕齡期女性(平均發病年齡為33歲),此病的成因至今不明。約有10% ~ 20% 的病患被發現會同時合併發生結節硬化症(Tuberous Sclerosis Complex 簡稱TSC)。TSC為顯性遺傳,染色體(HMB45)上有變異,會侵犯多重器官包括中樞神經系統、眼睛、皮膚、腹部器官(特別是腎臟)和肺部;但PLAM並不會侵犯中樞神經系統、眼睛與皮膚,且尚無明確之家族遺傳現象。若無接受肺移植手術,78%的患者存活年限為8.5年。
發生率:
此疾病的發生率未被明確統計,在美國已有500例以上的病患,其病例數仍在增加。於歐洲和日本也只有零星之病例。此疾病在香港非常罕見,僅有零星之病例報告,目前尚未有明確之統計資料。
診斷:
早期要診斷PLAM是很困難的,因它的症狀與其他肺部疾病相似,例如氣喘、肺氣腫、支氣管擴張等。病患經常是因為氣胸引起胸痛及呼吸困難而就醫才被准确診斷出罹患此病。若要做出确切的診斷,需經下列各項詳細臨床檢查以排除其他致病因素。
1. 實驗室檢查
2. 胸部 X光檢查
3. 肺功能檢查
4. 高解析度電腦斷層檢查:需由有經驗之醫生分析
5. 肺部病理切片
6. 淋巴病理切片
臨床症狀:
1. 呼吸困難
2. 咳嗽、胸痛
3. 氣胸
4. 乳糜性肋膜積水
5. 腎臟的血管脂肪瘤
資料提供:編輯室
整理於2020年10月
纖維母細胞風濕病(痹症)
這宗新近的個案,非常罕見,在這裡報導一下,如果能對業界豐富資料數據有些微幫助,誠為所願。也歡迎關注健康的人士了解一下。
患者李先生,年約55歲,職業是商人,2020年3月x日到診。患者一向健康,起居飲食與正常人無異。在2016年10月的某天,早上起床後,開始感覺兩側肩關節疼痛,持續兩個月後疼痛加劇,2017年初出現肘關節疼痛,雙手的十指關節痛而且發硬,2018年發現手指關節變形,攣曲不能伸直,活動不自如,手指皮膚出現顆粒狀增生物,2019年中,出現兩膝關節硬痛,夜睡不寧,自汗,四肢冰冷。數年來遍尋西醫中醫四出求診,不得要領,病情亦未受控制,愈加嚴重,直至2019年2月,公立醫院將患者的組織樣本送往英國做化驗,終於找到原因,診斷他患上纖維母細胞風濕病。經過一段時間西藥治療,病情受到控制,略為改善。近日經親友介紹,前來求診。首診脈沉細、左遲、右緊,舌淡無色澤、苔少,面色無華,六經辨證,屬少陰經病,寒瘀結,經年不斷,外邪直犯少陰,陽虛不運寒邪,滯而成為內濕。治以溫陽散結,驅邪袪濕,方藥選用「桂枝芍藥知母湯」加野葛根、獨活,每日一劑,中藥飲片煎服,外加針刺治療。
主用處方:桂枝五錢,白芍三錢,乾薑二錢,炙甘草一錢半,炒知母二錢,炙麻黃二錢,防風二錢,白朮五錢,熟附子二錢,野葛根五錢,獨活二錢,每日一劑,連服六日。藥後症狀減輕,守方稍作加減繼續治療。
針灸治療:十二經絡、任督二脈,多經多穴治療,對本病有效,採用捻轉、提挿手法進行補瀉,每三天針灸治療一次。
調治後,疼痛減輕,西藥減量,關節逐漸消腫,肢體功能改善,精神轉佳。
李先生患的纖維母細胞風濕病屬於非常罕見的病,據說是香港首宗診斷,屬中醫的痹症、痿症範圍。以「桂枝芍藥知母湯」治之,方證相應,取效尚佳。
資料提供:編輯室
2020年10月
膝關節退化醫案
初診:2020年7月7日
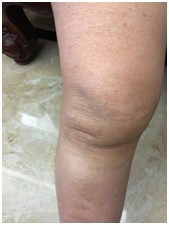
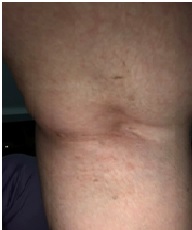
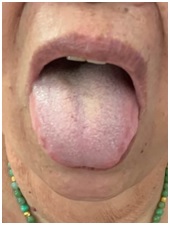
蘇女士,病歷編號:8102xx,71歲。
西醫診斷:1.椎骨退化 2.膝關節退化 3.脛骨筋膜炎。
中醫辨證:患者長年務農耕田,勞動過度,衣食不足,又生育二男三女,早已骨質勞損退化。近年常發腰痛,膝關節腫痛,近日病情惡化,寸步難行,坐立不安,日夜抽痛,下肢冰冷、浮腫。西醫認為下肢血液循環不良,並且細菌感染,建議進行手術。中醫診斷:舌淡紅,苔白厚,證屬少陰太陰合病,氣血不暢,寒瘀內結。治以溫裡祛瘀,活血止痛,通經活絡。方藥選用「甘草附子湯」合「腰腿痛方」加減。
處方用藥如下:炙甘草6g,熟附子7g,白朮15g,桂枝15g,當歸6g,生地黃10g,赤芍9g,丹參6g,淮牛膝10g,乳香3g,沒藥2g,細辛根2g,炙麻黃5g。每天一劑,連服五天。
外洗方(忌食):桂枝30g,生麻黃10g,三稜15g,莪朮15g,蘇木15g,吳茱萸10g,海風籐30g,乾姜皮10g,冰片(烊化)2g。
以適量水煎1小時,浸洗。
二診:2020年7月11日
患者自訴疼痛減輕,能短暫步行,唯服藥後胃部不適。
處方用藥如下:炙甘草6g,熟附子7g,白朮15g,當歸7g,熟地黃10g,白芍10g,丹參6g,淮牛膝10g,細辛根2g,乳香3g,炙麻黃5g,黨參10g。水三碗半煎剩一碗,每天一劑,連續飲七天。
外洗方不變,用法如前。
三診:2020年7月19日
患者自訴疼痛已大致消除,現可正常步行,相當高興。
處方用藥如下:炙甘草6g,熟附子6g,白朮15g,桂枝15g,當歸片9g,白芍12g,茯苓12g,川芎6g,澤瀉15g,淮牛膝10g,黨參12g,牡丹皮10g,桃仁10g。每天一劑,連服十天。
外洗方不變,隔天洗敷。
本案病人經中醫藥治療,不但免卻手術之苦,並且能健步行走,治療後生活質量良好,全程治療22天,病證消除。
資料來源:編輯室
整理於2020年8月
桂枝二麻黃一湯之應用
桂枝二麻黃一湯,顧名思義,是由桂枝湯及麻黃湯以二比一之比例合用的方子。臨床上面對各種外感病或皮膚病,只要對準方證,就有使用此方的機會。
方藥組成:桂枝6克,芍藥6克,麻黃3克,生姜6克,杏仁3克,炙甘草4克,大棗2枚。
方中桂枝、麻黃合力發汗解表;杏仁宣肺下氣平喘,亦幫助發汗;芍藥與桂枝同用,調和營衛,同時芍藥制衡麻、桂之力,以防發汗太過,損傷津液;生姜、大棗、炙甘草和胃補虛生津,以資汗源。諸藥同用,既能發汗解表,又能和中養液,常用於太陽表證,虛實同治,攻補兼施。
以下供病案一例以作參考:
乙某,女,成年,手足末端突發密集細小水泡,皮膚紅腫痕癢。舌紅、苔薄。診斷為免疫系統失調引發皮膚炎。
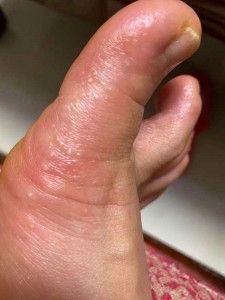

(治療前圖片)
處方如下:桂枝15g,炙麻黃6g,北杏仁10g,白芍10g,乾薑皮5g,哈蜜紅棗一粒,炙甘草5g,白癬皮7g,地肤子6g,生地黃9g,防風6g,荊芥10g,千里光15g。每日一劑,連飲7天。外洗方(忌食):桂枝30g,生麻黃15g,地肤子15g,蛇床子15g,乾薑皮10g,大飛揚30g,黃栢10g,金銀花15g,寒水石60g,滑石30g,生石膏60g,冰片2g(後冲),熬煮,泡洗皮膚患處。每日一次,連洗七天。
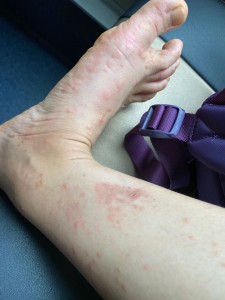
(治療後圖片)
七天後,患者訴水泡消失,紅腫退卻,而轉發為細小風團。醫囑按原方再進5劑,無須外洗。
五天後,患者反映基本痊癒,只剩腳跟後少許濕疹舊患。醫囑再按原方服5劑善後。疾病告癒。
桂枝二麻黃一湯主治太陽表虛及表實證相兼而表虛更重的病人。乍聽之下,豈不是有矛盾麼?不!其實在臨床上,純虛或純實的病人並非最多,反而寒熱錯雜、虛實相兼的情況最為常見。臨症時需小心辨證、靈活運用,方可藥到病除。而桂枝二、麻黃一的比也例並非一成不變,《傷寒論》亦有記載「桂枝麻黃各半湯」,此方實屬仲景書之舉例說明,以啓示後人處方用藥要靈活變通,善用合方、加減,以做到「知犯何逆,隨證治之」的精神。
資料來源:編輯室
整理於:2020年7月
「炙甘草湯」應用
為什麼「炙甘草湯」能治心臟病?
W某,男,45歲,公職人員。2019年12月,前來看病的時候,自述胸悶心慌無力,話很少,把他的脈,雙手脈細緩而結,人長得虎背熊腰,面色暗黃黑,兩目無光,沉默之中帶著一點點無奈的苦笑,因為某種原因,醫院安排他三個月後再作檢查。被疾病折磨了幾個星期,心律不整,有時心率42次/分,舌體稍胖,色淡紅,苔白,精神疲乏。他表示不住院不打針,服中藥治療。這是社會激烈動蕩的時期,治病救人需要我們中醫。
中醫診斷:胸痹,心陰陽俱虛
西醫診斷:缺
病情不能等三個月檢查後再處理。
一診,辨證為太陽太陰合病,營衛失調,中寒裡虛。處方:桂枝、茯苓、丹皮、赤芍、桃仁、浮小麥、大棗、炙甘草、生石決明、生牡蠣。五劑藥服完,病情依舊無起色。
二診,脈細而緊,兼有結代之象,心率有時仍出現42次/分,夜晚睡覺感覺左胸疼痛劇烈,辨證依然是二陽合病,外邪內結,營衛虛弱,心陽不足,使心臟鼓動無力。《傷寒論》原文:「傷寒,脈結代,心動悸,炙甘草湯主之。」(第177條)估直接以炙甘草湯取法,處方:炙甘草、黨參(代人參)、生地、桂枝、阿膠、麥冬、胡麻仁、乾姜、大棗,加浮小麥、桃仁、生石決明。五劑。
五日後復診,精神好轉,心情逐漸開朗,脈無結代,仍有細緊之象,心率回升至每分鐘50多次以上。
三診,再處以炙甘草湯,如是者調理月餘,心律回復正常,症狀消失。
為什麼「炙甘草湯」能治心臟病呢?這條方是以「桂枝湯」去掉芍藥調營衛於外,尤其以炙甘草為君藥,增量大棗,更加人參補益中氣以資氣血之源,以生地、麥冬、麻仁、阿膠滋養津血於內,此為太陽太陰合病兼氣血俱虛的適應證,治脈結代心動悸的良法。
從此症的臨床表現,推測病人可能曾經受感冒病毒侵襲,故外邪內結。病人面色黃暗,心率每分鐘40多次,以24小時計算,總搏動心率只有6萬多次,心臟輸出的血液,對於一個這麼大的身軀,夠用嗎?如果等三個月後檢查,有了CT報告才用藥,生命沒有危險嗎?作為醫者一定要有自己的判斷,掌握治病的主動機會。
資料來源:編輯室
整理於:2020年6月
胸痹醫案
雷祥發醫案
韓某某,男,46歲,1983年4月8日就診。主訴,胸前區悶痛、氣短乏力已3月餘。症見面色不華,精神疲乏,胸悶作痛,虛煩多汗,心悸失眠,舌淡紅,脈結代(期前收縮)。據證分析:患者致富心切,除務農外,又兼養魚、釀酒等業,操勞過度,氣血虛損而致胸痹,治宜益氣通陽,補血養陰,方用炙甘草湯。處方:黨參30克,大棗15克,炙甘草10克,生地黃、麥冬、阿膠各20克,生姜、桂枝各5克,火麻仁6克。3劑,日1劑。取38度白酒40毫升與水同煎,阿膠烊化。
6日後復診,精神尚好,心胸舒展,脈無結代,擬紅參30克,分3次用冰糖與水燉服,隨訪未復發。
[新中醫1993,(5):45]
按語:
脈症合參,本案為氣血兩虛之胸痹,治用炙甘草湯益氣養血而通脈。方中以炙甘草、黨參、麥冬、大棗為君,生地、阿膠為臣。氣為血帥,血為氣母,是取炙甘草湯復脈之功矣。
錄自《傷寒名醫驗案精選》
資料來源:編輯室
整理於:2020年6月
「烏梅丸」應用
「烏梅丸」方治潰瘍性結腸炎
古時候,有一條中藥方專治「蛔厥」,用現代的話說就是膽道迴蟲症,現在衛生條件好了,這種病很少見。但是,在《傷寒論》第338條中有四個字:「又主久利」,意思是這條方子能治慢性腹瀉。明眼人看得出,「烏梅丸」這條方在今天還是很給力的。有經驗的中醫都知道,「久利」很可能就是潰瘍性結腸炎。這麼好用的方子,大家先來看個究竟。
我們的胡希恕老師親編的歌訣:烏梅丸有薑附辛,蜀椒桂枝加人參,黃連黃柏除上熱,本寒標熱病厥陰。
方劑組成:烏梅、細辛、乾薑、黃連、當歸、附子、蜀椒、桂枝、人參、黃柏。
方解:這條方妙在主用烏梅以醋浸泡,增加烏梅的酸性,大酸則大斂,能斂陰澀腸止瀉;蜀椒、細辛皆辛辣,既能殺蟲伏蛔,又能散寒通陽;配伍乾薑、附子,溫裡溫下;又以黃連和黃柏清除在上之熱,另以人參、當歸補養氣血。烏梅的大酸,助人參當歸補虛,助黃連黃柏治瀉,並能制細辛、附子、薑、蜀椒的強力辛散,酸甘苦辛並投,寒溫互用,妙不可言。是治半表半裡虛寒證,下寒上熱的一條要方。治久利的意思,就是治病程長久、纏綿不愈的腹瀉。
「烏梅丸」的來歷:《傷寒論》原文:傷寒,脈微而厥,至七八日膚冷,其人躁,無暫安時者,此為臟厥,非蛔厥也。蛔厥者,其人當吐蛔。今病者靜,而後時煩者,此為藏寒。蛔上入其膈,故煩,須臾後止。得食而嘔,又煩者,蛔聞食臭出,其人常自吐蛔。蛔厥者,烏梅丸主之。又主久利。(第338條)
臨床應用:本方證似重在治蛔厥,實際是以蛔厥標明實際的證治。半表半裡陰證為三陰之一,陰不得有熱,少陰在表,太陰在裡,皆邪有出路,即從汗、從便出,故皆無熱症。半表半裡陰症則邪無直接出路,故易久郁化熱,呈現虛寒為主,虛熱為標的上熱下寒證。本方正是治療這種寒熱錯雜症。本方證常見於膽囊炎、膽道蛔蟲症、慢性腸炎等病,適證應用,療效頗佳。
醫案:K先生,45歲,慢性潰瘍性結腸炎,病史7年。一日突然腹痛,往西醫求診,當時診斷闌尾炎,立即進行手術,做的是微創手術,但是取出闌尾後發現並沒有發炎。手術創口長時間未能愈合,因而來看中醫。當時傷口疼痛滲液,腹痛腹瀉,不敢進食,脈細緩,舌淡紅,苔薄白、辨為厥陰經證,寒熱錯雜,他的腹痛症是結腸炎引起久利。處方「烏梅丸」加白芍、木香,服六劑。服完藥之後來覆診,腹痛大減,傷口漸漸收乾,胃口轉佳,仍時不時有腹瀉。再予「烏梅丸」加白芍一味調理,兩個月後手術後遺症痊癒,腹痛腹瀉亦癒九成。因覺得服中藥能和西醫西藥互補,而且完全沒有副作用反應,故堅持服中藥繼續調理。
資料來源:編輯室
整理於:2020年6月
腹痛(腸神經官能症)
蒲輔周醫案:白某某,男,42歲。上腹疼痛,反復發作,犯病時多在深夜,疼痛極甚,輾轉不安,默默不語,呻吟不停,伴有惡心,每次犯病1~2日不能食,起病已7~8年之久,現發病逐漸頻繁,每月約發3~4次,曾多次經北京幾個醫院檢查,胃腸、肝膽、胰等皆無異常,診為腸神經官能症,屢治罔效。觀其形體消瘦,神郁不樂;詢其脘腹喜熱,四肢欠溫;望其舌質偏暗,苔灰微膩,脈沈細弦。先投四逆散合失笑散未效,思其病久有寒熱虛實錯雜之勢,乃改投烏梅湯:
烏梅9克,花椒4.5克,馬尾連9克,乾姜6克,細辛4.5克,黃柏6克,黨參9克,當歸6克,肉桂4.5克,制附片6克。
藥進1劑疼痛遂止,亦能進食,連服10劑而愈。一年後隨訪,未再犯病。
[中醫雜誌1984,(1):50]
按語:
蒲老認為:腸神經官能症,輕者多為膽胃不和,可用四逆散加味治之;重者多遷延日久,由氣及血,由實見虛,由腑入臟,呈現虛實錯雜,氣血兩傷,肝脾不調,土虛木克,則投鳥梅湯屢見奇效。
《傷寒名醫驗案精選》
臍周疼痛—鳥梅丸
周康醫案:胡某,男,39歲。臍周疼痛2周,灼熱感,易於飢餓,素往便溏,晨起洩瀉,時有腸鳴,口臭不渴,身熱有汗。腸鏡檢示:直腸黏膜堆積,慢性結腸炎。舌淡赤稍胖潤,有齒痕,脈弦浮,寸弱。此證寒多熱少,似屬厥陰腹痛,試擬烏梅丸出入:附子10g,烏梅15g,細辛5g,川花椒7.5g,炮姜15g,黃柏、黃連各10g,桂枝15g,人參10g,當歸15g,茯苓30g,黃芪30g,白芍15g,砂仁10g,甘草10g,大棗10個,生薑10片。6劑後,臍周疼痛、灼熱感均減,便溏由每天4次減至1次,易餓感亦減輕。前方加薏苡仁30g,補骨脂15g,繼續調理,漸至痊癒。
按:此症一派陰寒之中,夾有口臭、易飢、臍腹灼熱感,判為寒熱夾雜,寒多熱少,故投以溫清並用,溫多清少之烏梅丸,且仲景曾有明訓,烏梅丸「亦主久利」,故而收效滿意。
資料來源:編輯室
整理於:2020年6月
「薏苡附子敗醬散」臨床應用
「薏苡附子敗醬散」是以「薏苡附子散」為基礎方,加一味袪瘀排膿的敗醬草,將一條治胸痹、痛痹的方劑,變為排癰膿的方劑。方劑組成:薏苡仁15克,附子6克,敗醬草15克。
薏苡仁可以利尿解凝止痹痛,並有治癰膿和腫瘤的功效。附子在方中是用於起沉衰、鼓舞正氣。敗醬草,苦平微寒,因有種腐敗的豆醬氣,故名敗醬草,是一味消炎、解毒、利尿藥。功能袪瘀、利水、清火、排膿消腫,治瘡癰膿腫,可用於闌尾炎、宮頸炎等。
胡希恕將這條方活用於皮膚病,例如皮炎,痂癩,濕癢。受到這個啟發,我臨床用於治帶狀疱疹,病例一則:X某,女,職業:文員,需上夜班,前來求診之前,已經由西醫確診患帶狀疱疹,但是經過一年治療,反復用過特效藥,仍不能治癒,檢查見丘狀水泡生於患者生殖器官表面延至腹股溝,集簇成群,呈帶狀排列,自訴疼痛劇烈難忍。
舌:淡紅,苔:薄白,脈:細弱。辨為營衛失調,裡虛濕結。處方以「薏苡附子敗醬散」合「黃蓍桂枝五物湯」兩條方治療。「黃蓍桂枝五物湯」在此例主要用於「氣不足於外」,患者長期深夜工作,氣血營養差,不能充足於體表,表虛不足以抗邪,故受疱疹病毒所侵,久治不癒。兩條方相配合,解毒消炎,調和營衛,服藥一月,見有顯效,守原方不變,兩個月治癒。
資料來源:編輯室
整理於:2020年6月








